Dr. Astrid Nagl
Ausgabe 02/2026
Dr. med. vet. Charlotte Iversen, PhD und Dipl. ECEIM, ist Associate Professor am Large Animal Hospital der Universität Kopenhagen. Sie spricht über die Diagnosemöglichkeiten und das therapeutische Vorgehen bei Patienten mit diesem seltenen, komplexen Krankheitsbild.
Bis zur Diagnose einer IBD ist es oft ein langer Weg für ein Pferd und seine/n Besitzer*in. Kann man davon ausgehen, dass viele Patienten bereits seit längerer Zeit betroffen sind, wenn sie bei Ihnen an der Universitätsklinik vorgestellt werden?
Die klinischen Anzeichen können relativ unspezifisch sein. Häufig wird zum Beispiel von Leistungsschwäche oder Gewichtsverlust berichtet, vielleicht fallen auch rezidivierende Koliken auf. Je nachdem, welcher Teil des Darms betroffen ist, werden die Pferde eher mit einer Kolik oder eher mit chronischem Durchfall vorgestellt. Die Diagnose IBD ist eine Ausschlussdiagnose. Die meisten Patienten, die bei uns an der Klinik vorgestellt werden, haben schon einen längeren Krankheitsverlauf, verschiedene andere Ursachen sind also bereits abgeklärt worden: Zahnprobleme, Fütterung, Parasitenbefall. Anamnestisch hören wir oft, dass das Pferd Gewicht verliert, obwohl der Appetit ganz normal ist – im Gegensatz zum Beispiel zu Pferden mit Magengeschwüren, die oft eher wählerisch werden und nicht mehr richtig fressen wollen. Mit diesem Vorbericht kommt eine IBD differentialdiagnostisch auf jeden Fall infrage.
Wie gehen Sie dann diagnostisch vor?
Bei der klinischen Untersuchung fällt meist ein stumpfes Fell auf. Die Pferde sind dünn oder zumindest zu schlank. Ein weiteres eher unspezifisches Zeichen wäre eine erhöhte Hautsensibilität. Diese Pferde sind meistens schon mit Verdacht auf ein Magengeschwür voruntersucht worden. Bei manchen Pferden sind sogar ventrale Ödeme feststellbar. Das passiert aber erst bei relativ ausgeprägten Veränderungen aufgrund von Proteinverlusten über den Darm.
Auch im Laborbefund gibt es Veränderungen. Das ist allerdings abhängig vom Schweregrad der Entzündung im Darm. Typisch ist eine Hypoproteinämie und Hypoalbuminämie. Manchmal haben diese Tiere eine leichte Anämie, aufgrund der Malabsorption.
Welche anderen Erkrankungen sollten differentialdiagnostisch abgeklärt werden?
Ein häufiges Problem hier in Dänemark ist vor allem im Winter die Sandkolik. Eine Röntgenaufnahme des Abdomens ist eine sichere Möglichkeit, um diese festzustellen zu können. Insbesondere bei Pferden mit Kotwasser oder Durchfall, rezidivierenden Koliken oder fehlender Gewichtszunahme bei sehr gutem Appetit müssen wir Sand als mitauslösenden Faktor ausschließen, denn dieser führt durch die mechanische Irritation natürlich letztendlich zu einer Inflammation des Darms.
Der nächste Schritt ist ein Abdomenultraschall: Hier ist bei einer IBD eine Verdickung der Darmschleimhaut zu erwarten. Die Dünndarmschleimhaut sollte ja drei bis vier Millimeter dick sein. Ein Wert über 5,7 mm zeigt deutlich an, dass etwas nicht in Ordnung ist. Außerdem achte ich darauf, ob die Veränderungen gleichmäßig verteilt sind oder nur einzelne Darmschlingen stark verdickt sind. Ein weiterer diagnostischer Schritt ist die Abdominozentese: Hier werden das Totalprotein, die Gesamtzellzahl sowie das Laktat gemessen. Dies ist auch wichtig, um ein Lymphom, eine weitere Differentialdiagnose, ausschließen zu können, wobei hier das Bauchhöhlenpunktat auch unverändert sein kann. Bei den meisten Pferden mit IBD ist das Totalprotein nicht verändert.
Was muss man bei der Durchführung der weiteren Untersuchungen beachten?
Am ersten Tag werden bei uns an der Klinik die klinische Untersuchung, das Blutlabor, der Ultraschall und das Röntgen durchgeführt. Für die Untersuchungen am nächsten Tag würde ich das Pferd hungern lassen. Sehr wichtig ist, dass man nicht allzu viele Rektaluntersuchungen macht, wenn eine Biopsie geplant ist, denn die mechanische Manipulation kann zu einer Veränderung des Zellbilds führen. Dann finden sich in der Probe aufgrund der Schleimhautreizung vermehrt eosinophile Granulozyten.
Das wäre nämlich der nächste diagnostische Schritt: Es sollten sowohl Rektalbiopsien als auch Duodenalbiopsien genommen werden. Letztere werden im Rahmen einer Gastroskopie durchgeführt, und in diesem Schritt machen wir auch gleich die Absorptionstests. Durch die Gastroskopie können wir differentialdiagnostisch zum Beispiel auch ein Plattenepithelkarzinom im Magen ausschließen.
Wie sind die Ergebnisse des Absorptionstests einzuschätzen?
Der Absorptionstest kann entweder mit Glukose oder Xylose durchgeführt werden. Xylose wäre sensitiver, weil es nicht so stark durch äußere Faktoren wie zum Beispiel Stress beeinflusst wird; dieser Test ist allerdings relativ teuer. Das heißt, wir messen meistens den Glukosewert. Liegt er zwischen 15 und 85 % Steigerung vom Nullwert, sprechen wir von einer partiellen Absorptionsstörung, unter 15 % liegt eine totale Absorptionsstörung vor. Was man allerdings beachten sollte: Der Wert ist auch zu niedrig, wenn zum Beispiel eine chronische Magenüberladung vorliegt. Auch Lymphome können eine leichte Malabsorption verursachen.
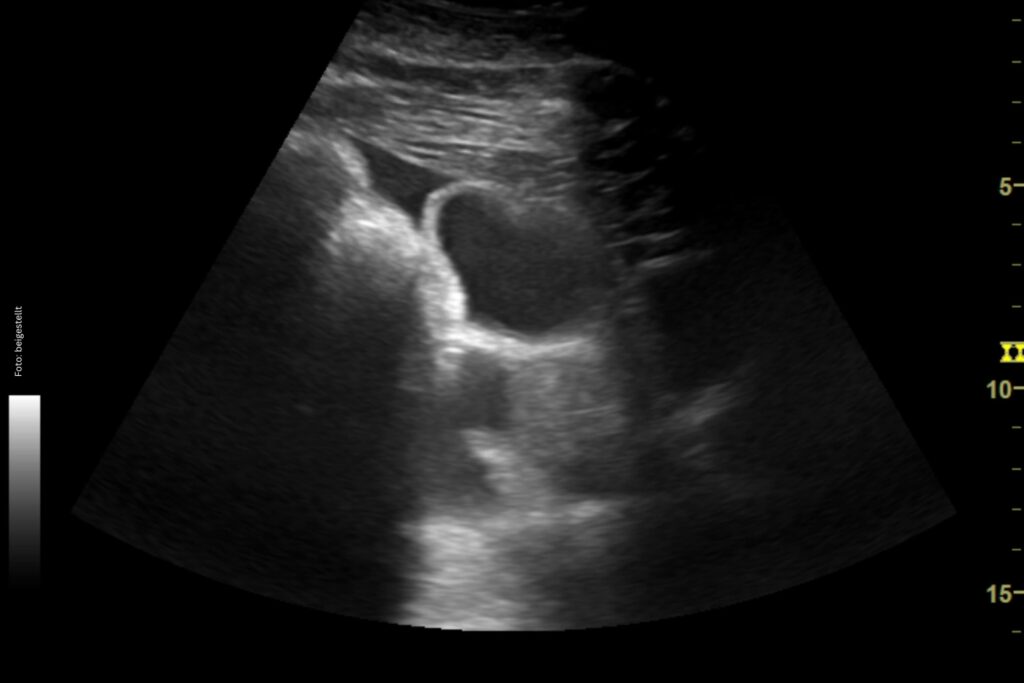
Welche Aussagekraft haben die histologischen Befunde der Darmbiopsien? Diese gelten ja als Goldstandard bei der Diagnose der IBD.
Es gibt verschiedene Formen der IBD: Bei einer granulomatösen Enteritis können wir Granulome und Makrophagen-Infiltration im histologischen Befund feststellen. In unserer Klinik ist die lymphozytär-plasmozytäre Enterokolitis der häufigste Befund: Hier sehen wir eine Lymphozyten-Infiltration. Die eosinophile Enterokolitis kann man in eine diffuse und eine fokale Form unterteilen. Letztere Patienten werden meist mit einer akuten Kolik vorstellig, weil diese Form zu einer Obstruktion des Dünndarmlumens führt. Wenn im Zuge einer Operation ein Darmbereich auffällig ist, würde ich deshalb immer empfehlen, eine Biopsie zu nehmen.
Das Problem ist – das muss man ganz ehrlich sagen –, dass die diagnostische Aussagekraft dieser Proben limitiert ist. Viele dieser Zellen dürfen ja da sein. Sie werden aber normalerweise zum Beispiel nur in der Mukosa und Submukosa gefunden und nie in der Muskularis. Ich würde bei der Beurteilung der histologischen Ergebnisse daher immer hinterfragen, in welchen Schichten der Darmschleimhaut die Zellen gefunden worden sind. Gibt es auch morphologische Veränderungen, wie zum Beispiel eine Atrophie der Villi? Die Diagnose IBD ergibt sich aus der Zusammenschau aller durchgeführten Untersuchungen!
Wie geht es weiter, wenn aufgrund der Diagnostik die Verdachtsdiagnose IBD gestellt wird?
Der erste Schritt ist eine genaue Futteranalyse. Ich lasse die Besitzer*innen dann aufschreiben, welches Futter das Pferd bekommt – und zwar inklusive Nahrungsergänzungsmitteln und Leckerlis; alles! Dann gucken wir uns das einmal an, und meistens wird sehr viel gestrichen. Denn bisher wissen wir nicht genau, was die IBD auslösen kann. Es wird vermutet, dass es sich dabei um eine allergische Reaktion handelt, eine verzögerte Immunreaktion.
Ist es eine Futtermittelunverträglichkeit, wie man sie beim Kleintier kennt? Handelt es sich um Umweltallergene? Oder wird sie durch Parasiten ausgelöst? Ich würde auch nachfragen: Wie gründlich ist das Pferd bisher entwurmt worden? Sicherheitshalber würde ich immer nochmals eine Kotuntersuchung machen.
Außerdem wollen wir die Entzündung bekämpfen. Wenn es sich um eine hochgradige Malabsorption handelt, beginne ich eher mit einer parenteralen Medikation, also mit Dexamethason. Ansonsten bekommen die Patienten Prednisolon, und da wir eine immunsuppressive Wirkung erreichen wollen, müssen wir eine relativ hohe Dosis wählen. Nach der initialen hohen Anfangsdosis wird die Dosierung langsam reduziert – und dabei verfolgt, ob und bei welcher Dosis klinische Zeichen rezidivieren.

Diesbezüglich wird ja befürchtet, dass eine hohe Cortisondosis bei vielen Ponyrassen Hufrehe triggern kann. Einerseits muss man hoch dosieren, andererseits will man keinen Reheschub auslösen. Wie kann man bei diesen Patienten vorgehen?
Da gibt es eine interessante aktuellere Studie1 aus England: Es wurde nachgewiesen, dass es eigentlich keine erhöhte Rehegefahr durch die Prednisolongabe gibt – es sei denn, dass das Pferd sowieso ein Risikopatient ist. In diesem Fall würde ich auf EMS (Equines metabolisches Syndrom, Anm.) und PPID (Equines Cushing-Syndrom, Anm.) testen. So können wir die Gefahr bestmöglich einschätzen und eingrenzen.
Was können wir den Patientenbesitzer*innen zur Prognose bei den IBD-Patienten sagen?
Für die Prognose ist wichtig, wie das Pferd auf die Behandlung anspricht. Es gibt mehrere Studien, die gezeigt haben, dass es schon ein guter prognostischer Indikator ist, wenn es innerhalb der ersten drei bis sechs Wochen nach Beginn der Cortisontherapie eine Besserung gibt. Dieser Zeitraum ist auch ein machbarer Ereignishorizont für die Besitzer*innen. Wenn das Pferd nicht auf die Therapie anspricht, liegt das meiner Meinung nach häufig daran, dass die initiale Prednisolondosis nicht hoch genug war. Es gibt zwar noch andere Möglichkeiten der Immunsuppression wie Azathioprin; das habe ich bisher aber nur in Einzelfällen ausprobiert. Hier in Dänemark ist das quasi unbezahlbar.
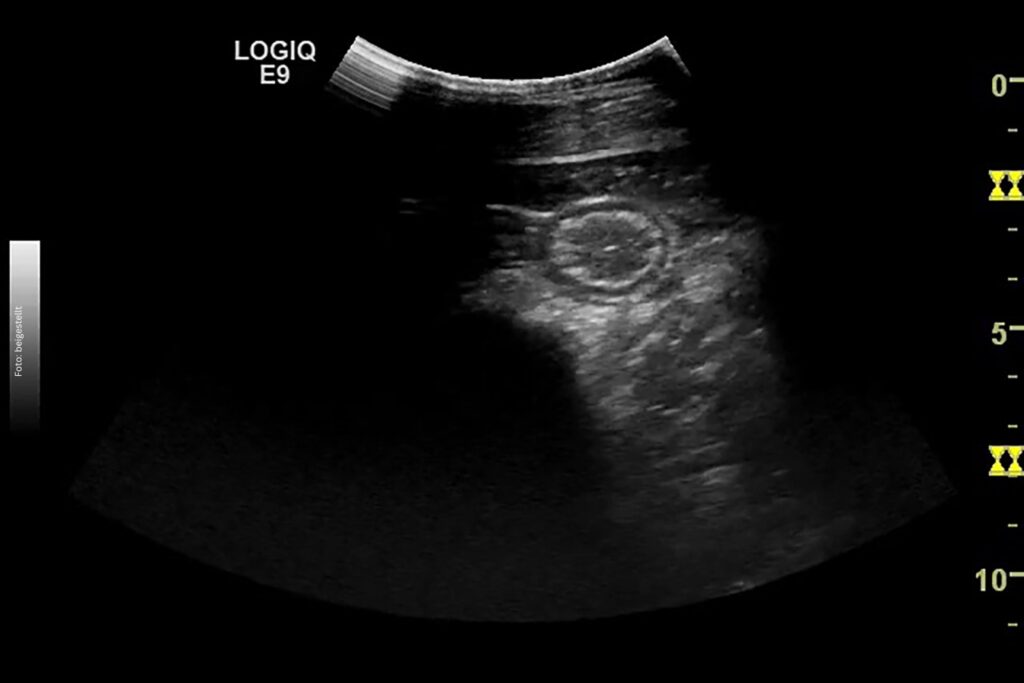
Gibt es neue Entwicklungen bezüglich der Therapiemöglichkeiten?
Es gibt interessante neue Studien zum Einfluss des Mikrobioms. Es macht Sinn, dass das Mikrobiom auch hier Einfluss haben könnte, wenn man überlegt, dass der Magen-Darm-Trakt ja das größte Organ des Körpers ist und auch eine sehr große immunologische Rolle spielt. Das Mikrobiom von Pferden mit IBD wird untersucht und mithilfe von KI-Programmen analysiert; dieser Ansatz scheint recht vielversprechend zu sein.
Prof. Dr. med. vet. Charlotte Iversen, PhD, Dipl. ECEIM, ist Associate Professor of Equine Internal Medicine am Large Animal University Hospital der Universität Kopenhagen und Diplomate des European College of Equine Internal Medicine (ECEIM).
1 Jordan, V. J., Ireland, J. L., Rendle, D. I. (2017): Does oral prednisolone treatment increase the incidence of acute laminitis? Equine Veterinary Journal 49 (1):19–25.